Echokardiografie, Echokardiografie oder Ultraschallkardiografie (UKG) nennt man die Untersuchung des Herzens mittels Ultraschalls (siehe auch Sonografie).
Neben dem Elektrokardiogramm (EKG) ist die Echokardiografie eine der wichtigsten technischen nichtinvasiven Untersuchungsmethoden des Herzens und unverzichtbarer Bestandteil der kardiologischen Diagnostik. Aber auch für den Allgemeininternisten und den Intensivmediziner ist die Echokardiografie ein wertvoller Bestandteil der Diagnostik.
Arten
BearbeitenTransthorakale Echokardiografie (TTE)
BearbeitenBei der Transthorakalen Echokardiografie (TTE) wird das Herz zunächst durch Ansetzen des Ultraschallkopfes auf den Brustkorb untersucht, und zwar parasternal, also von einem Bereich neben dem Brustbein aus, und apikal, das heißt von der Herzspitze aus. Bei der parasternalen Schallkopfposition (meist über dem dritten bis fünften linken Zwischenrippenraum) können die Längsachse und Querachse des Herzens eingesehen werden; bei der apikalen (meist über dem siebten bis neunten Zwischenrippenraum in der vorderen Axillarlinie) erhält man unter anderem einen 2-Kammer-Blick und 4-Kammer-Blick auf die Herzhöhlen.[1] Weitere Anlotungspunkte des Herzens sind subcostal, wobei der Ultraschallstrahl zunächst die Leber passiert und beispielsweise die Weite der Venae hepaticae vor Einmündung in die Vena cava inferior vor deren Einmündung in den rechten Vorhof anzeigt, sowie suprasternal. Mit dem Kurzwort „Echo“ ist in der Regel die transthorakale Echokardiografie gemeint.
1. Reihe: apikaler 4-Kammer-Blick, apikaler 3-Kammer-Blick
2. Reihe: parasternale lange Achse (Diastole), parasternal kurze Achse
Im Einzelnen kann man mit den verschiedenen Techniken Folgendes untersuchen:
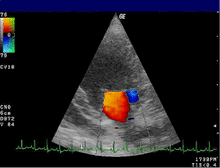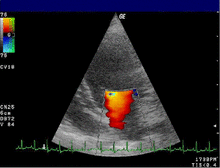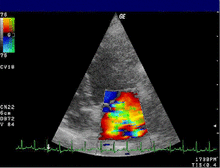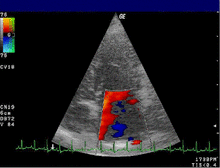
- Mit dem 2-D Bild kann man in Echtzeit mittels eines schwarzweißen Schnittbilds der Herzfunktion zuschauen. Insbesondere die Größe der Herzkammern, die Klappenfunktion und die Pumpfunktion des Herzens sind dabei gut erkennbar und man kann zum Beispiel die Ejektionsfraktion bestimmen. Es sind aber auch im parasternalen Längsschnitt und im suprasternalen Schnitt die Aorta ascendens und der Arcus aortae beurteilbar, z. Bsp. mit der Fragestellung einer Aortendissektion.
-
Vergrößerter linker Ventrikel im apikalen 4-Kammer-Blick
-
Aortenklappe (Diastole) in parasternaler kurzer Achse
-
Linker Ventrikel bei HOCM in parasternaler kurzer Achse
- Mit dem M-Mode werden von parasternal die Aortenklappe, die Funktion des linken Ventrikels und die Mitralklappe untersucht.
-
M-Mode durch den linken Ventrikel
- Mit dem PW- und dem CW-Doppler wird zumeist von apikal die Blutstromgeschwindigkeit, insbesondere in den Klappen erfasst, um Klappenstenosen zu quantifizieren, aber auch um den Pulmonalarteriendruck zu bestimmen oder die diastolische Funktion des linken Ventrikels zu beurteilen.
-
Schema der Messung mittels PW-Doppler an der Mitralklappe
-
Schema der Messung mittels CW-Doppler an der Aorta
- Der Farbdoppler hilft, Klappeninsuffizienzen und -stenosen zu lokalisieren und zu quantifizieren. In einer anderen Geräteeinstellung wird der Farbdoppler für Gewebe optimiert und stellt die Bewegung der Herzwand dar. Anwendungen des Gewebedopplers sind Gegenstand der Forschung.
-
Gewebedoppler im Myokard
Transösophageale Echokardiografie (TEE)
BearbeitenSeltener notwendig ist die, insbesondere bei mit PEEP beatmeten Intensivpatienten vorteilhafte, von Leon J. Frazin 1976 eingeführte[2] Ultraschalluntersuchung des Herzens von der Speiseröhre aus (Transösophageale Echokardiografie, kurz TEE [abgeleitet aus der amerikanischen Bezeichnung transesophageal echocardiography, im Deutschen auch TOE] genannt). Hierzu wird dem Patienten ein Schlauch mit einer Ultraschallsonde am Ende dieses Schlauches in die Speiseröhre eingeführt. Erwachsene Patienten sind in der Lage, die Sonde zu schlucken, daher auch die umgangssprachliche Bezeichnung „Schluckecho“. Bei Kindern und Jugendlichen ist es in der Regel notwendig, die Untersuchung unter einer Kurznarkose (Sedierung) durchzuführen. Die transösophageale Echokardiografie liefert durch die enge Lagebeziehung zwischen Speiseröhre und Herz eine bessere Darstellung bestimmter Teile des Herzens sowie der Aorta thoracica. Außerdem werden kleine Thromben, insbesondere im Herzohr des linken Vorhofes, besser detektiert. Auch bei stark adipösen Patienten kann diese Form der Echokardiografie notwendig sein, wenn ein transthorakales Echo keine befriedigende Bildgebung liefert. In der Regel ist die Spitze dieses Schlauches, in der sich der Ultraschallkopf, der nach dem piezoelektrischen Effekt arbeitet, befindet, über Rädchen am „Kopf“ des Schlauches – ähnlich dem Aufbau eines Endoskopes – beweglich und kann um die eigene Achse rotieren, um so alle möglichen Schnittebenen – die Ultraschalldiagnostik allgemein gehört zu den Schnittbildverfahren – des Herzens darzustellen. Die Tatsache, dass der linke Vorhof und die Speiseröhre (Ösophagus) eine enge anatomische Beziehung haben, ist die Rationale für die gute Beurteilung wichtiger Herzanteile von transösophageal, etwa wenn aufgrund eines Lungenemphysems die transthorakale Anlotung des Herzens nicht gut gelingt.
Belastungsechokardiografie
BearbeitenBeim Stressecho (Belastungsechokardiografie) handelt es sich um eine Echokardiografie, welche unter Belastung durchgeführt wird. Die häufigste Indikation für ein Stressecho ist der Verdacht auf Durchblutungsstörungen bei koronarer Herzkrankheit.
Es gibt zwei Möglichkeiten der Belastung: Bei einem mechanischen Stressecho befindet sich der Patient in Links-Seitenlage auf einem Fahrradergometer. Der Patient tritt in die Pedale gegen einen langsam ansteigenden Widerstand, während der Arzt die Ultraschalluntersuchung des Herzens durchführt. Bei einem medikamentösen Stressecho hingegen bekommt der Patient ein Medikament (meist Dobutamin oder Dipyridamol mit Atropin oder Adenosin) intravenös verabreicht.
Unabhängig von der Belastungsart wird die Untersuchung in mehreren Belastungsstufen durchgeführt. Zunächst werden Aufnahmen der linken Herzkammer in Ruhe aufgenommen. Dann wird über mehrere Stufen die Belastung erhöht, bis ein Abbruchkriterium erfüllt ist. Abbruchkriteria sind das Erreichen der Zielherzfrequenz, Patientenklagen über Brustschmerzen oder die Sichtbarkeit einer Wandbewegungsstörung im Ultraschall. Wenn der Patient über Brustschmerzen klagt oder wenn eine Wandbewegungsstörung gesehen wird, dann erhärtet das den Verdacht auf das Vorliegen einer koronaren Herzkrankheit.
Im Einzelnen kann man an Kontraktionsformen im Ultraschallbild eine Akinesie, Hypokinesie, Dyskinesie, Hyperkinesie, Asynergie, Asynchronie oder eine Normokinesie (normale Kontraktion)[3] sehen. Bei mittelgradigen Stenosen der Herzkranzgefäße löst die Belastung meist eine Akinesie oder Hypokinesie aus. Bei hochgradigen Stenosen, bei denen die Wand in Ruhe akinetisch ist, weil sie unter Hibernation leidet, bewirkt die Belastung eine vorübergehende hypokinetische Wandbewegung.[4]
Technisch werden meist die Systolen von vier Blicken (apikaler 4-Kammer-Blick, apikaler 2-Kammer-Blick, parasternale lange Achse, parasternale kurze Achse) in vier verschiedenen Belastungsstufen aufgenommen. In einer speziellen Ansicht werden die vier Belastungsstufen eines Blickes synchron nebeneinander abgespielt. Das soll das Auffinden von Veränderungen der Wandbewegung erleichtern.
Wenn die Bildqualität nicht optimal ist, empfiehlt die European Society of Cardiology, Ultraschall-Kontrastmittel einzusetzen, um die Herzwand besser abzugrenzen.[5] Die Darstellung der Myokardperfusion mit denselben Kontrastmitteln ist Gegenstand der Forschung.
Aussagemöglichkeiten der Echokardiografie
BearbeitenDie Echokardiografie erlaubt innerhalb kurzer Zeit eine nichtinvasive, patientenschonende Untersuchung des Herzens. Die Größe der einzelnen Herzkammern und Vorhöfe, die Pumpfunktion und die Funktion der einzelnen Herzklappen sind gut beurteilbar. In der Diagnostik und Verlaufskontrolle angeborener Herzfehler ist die Echokardiografie die grundlegende bildgebende Methode. Mit der Echokardiografie lassen sich Herzfehler eines Kindes bereits im Mutterleib erfassen.
Die entscheidende Lücke der Echokardiografie ist die Beurteilung der Herzkranzgefäße. Diese sind auf Grund ihrer Größe und Lage schlecht oder nur indirekt durch eventuelle Wandbewegungsstörungen beurteilbar. Da der Ultraschall beim Übergang zwischen Medien mit hohem Dichteunterschied (z. B.: Muskel zu Knochen oder Luft) nahezu vollständig reflektiert wird, kann bei der TTE nicht durch die Rippen oder durch belüftete Lungenanteile, bei der TEE nicht durch den linken Hauptbronchus zur Aorta ascendens „geschallt“ werden.
Gezielter Einsatz im Notfall (FEEL)
BearbeitenFür Notfallsituationen wie zum Beispiel Herzstillstand oder Beinahe-Herzstillstand kann aus Zeitmangel und wegen ungünstiger Bedingungen keine umfangreiche Echokardiografie durchgeführt werden. Das Konzept der Focused Echocardiographic Evaluation in Life Support (FEEL) sieht deshalb eine möglichst kurze gezielte Echokardiografie im Notfall vor, die vergleichsweise schnell erlernt werden kann und damit auch Ärzten ohne Herz-Spezialisierung zur Verfügung gestellt werden kann. Das Feel-Konzept sieht vor, über einen flachen echokardiografischen Zugang unter den Rippen entlang alle vier Herzhöhlen gleichzeitig betrachten zu können. Binnen weniger Sekunden (bei Wiederbelebung maximal 10 Sekunden) sollen dann mit dem Auge bestimmte Krankheitsbilder erkannt werden.[6] Zu den wichtigen Krankheitsbildern, die im FEEL-Konzept wichtig sind, gehören:
Pseudopulslose elektrische Aktivität (PEA)
BearbeitenIm bewegten Ultraschallbild kann beobachtet werden, ob einer elektrischen Herzaktion im EKG auch eine Muskelantwort des Herzens folgt. Fehlt die Muskelantwort, spricht man von echter pulsloser elektrischer Aktivität. Sieht man Muskelbewegungen, ohne jedoch gleichzeitig einen Puls an der Halsschlagader zu fühlen, spricht man von pseudo-pulsloser elektrischer Aktivität.
Flüssigkeitsmangel
BearbeitenWenn in den Blutgefäßen ein Flüssigkeitsmangel herrscht, kann beobachtet werden, wie die Herzhöhlen beim Pumpen so weit zusammenfallen, dass sich die Wände berühren (kissing trabecular muscles). Weiterhin ist bei Flüssigkeitsmangel die obere Hohlvene, die direkt zum rechten Vorhof führt, meist verschmälert (kleiner als 15 mm).
Herzbeutelerguss
BearbeitenZu viel Flüssigkeit im Herzbeutel zeigt sich im Ultraschall als schwarzer (echoarmer) Saum um die Herzhöhlen herum. Insbesondere bei schneller Entstehung eines Herzbeutelergusses kann das Herz lebensbedrohlich zusammengedrückt werden, so dass ein sofortiges Ablassen des Ergusses mit einer Hohlnadel notwendig werden kann. Dagegen können auch größere Mengen im Herzbeutel ungefährlich sein, sofern die Flüssigkeit langsam entsteht und der Herzbeutel sich langsam dehnen kann.
Lungenembolie
BearbeitenBei der Lungenembolie sind die vom Herz zur Lunge führenden Schlagadern verstopft, was zum Blut-Rückstau vor dem Herzen führt, der sich im Ultraschall mit vergrößerten rechten Herzhöhlen bemerkbar macht. Die Herzklappe zwischen den rechten Herzhöhlen wird bei schwerer Lungenembolie von dem Rückstau überwunden, so dass Blut rückwärts fließen kann, was auch im Ultraschall sichtbar gemacht werden kann. Weiterhin wird die normalerweise gebogene Herzscheidewand zwischen der rechten und der linken Herzhälfte abgeflacht. Die Herzscheidewand wird wegen des Rückstaus in der Herzfüllungsphase zum linken Herzen gedrückt (paradoxe Septumbewegung). In manchen Fällen können die verstopfenden Blutgerinnsel sogar als flatternde Fremdkörper sichtbar sein. Eine lebensbedrohliche Lungenembolie kann mit Thrombolyse-Medikamenten behandelt werden, wenn die Lungenembolie früh genug zum Beispiel durch Ultraschall erkannt wird.
Pumpschwäche des linken Herzens
BearbeitenWenn zum Beispiel durch einen Herzinfarkt eine Pumpschwäche des Herzens vorliegt, kann dies im bewegten Ultraschallbild gesehen werden, da die linke Herzkammer nicht mehr ausreichend geleert wird und zu viel Blut in der Herzkammer verbleibt. Normalerweise wird diese Ejektionsfraktion durch aufwendige mathematische Berechnungen bestimmt. Die Ejektionsfraktion kann aber vom erfahrenen Untersucher auch mit bloßem Auge abgeschätzt werden (eye-balling).
Lungenkollaps (Pneumothorax)
BearbeitenBei Kollaps der Lunge kann das Herz bedrohlich zusammengedrückt werden (Spannungspneumothorax). Mit dem Ultraschall können durch die Zwischenrippenräume das Lungenfell und die normalerweise darüber gleitende Lunge dargestellt werden (Lungengleiten). Das Vorliegen eines Lungenkollaps kann so mit großer Sicherheit festgestellt bzw. ausgeschlossen werden, auch ohne den Patienten zu röntgen. Bei einem Spannungspneumothorax muss durch eine Hohlnadel der Überdruck aus dem Brustkorb entlastet werden.
Siehe auch
Bearbeiten- Intravaskuläre/Intravasale Ultraschalluntersuchung (IVUS): Bei der perkutanen transluminalen Angioplastie (PTA) wird zusätzlich eine kleine Ultraschallsonde in die Schlagader eingeführt, mit der die Wandveränderung gemessen werden kann.
- Intrakardiale Echokardiografie (ICE)
- Fetale Echokardiographie[7]
Literatur
Bearbeiten- Thomas Böhmeke: Checkliste Echokardiographie. 3., überarbeitete und erweiterte Auflage. Thieme, Stuttgart u. a. 2001, ISBN 3-13-129403-5.
- Frank A. Flachskampf: Praxis der Echokardiographie. Das Referenzwerk zur echokardiographischen Diagnostik. Thieme, Stuttgart 2001, ISBN 3-13-129622-4.
- Ekkehart Köhler, Mira-Christine Tataru: Klinische Echokardiographie. Lehrbuch und Video-Atlas. 5., neu bearbeitete und erweiterte Auflage. Enke im Georg-Thieme-Verlag, Stuttgart u. a. 2001, ISBN 3-13-124995-1.
- Matthias Kunert, Ludger J. Ulbricht: Praktische Echokardiographie. 2., vollständig überarbeitete und erweiterte Auflage. Deutscher Ärzte-Verlag, Köln 2006, ISBN 3-7691-1210-5.
- Heinz Lambertz, Harald Lethen: Transösophageale Echokardiographie. Lehratlas zur Untersuchungstechnik und sicheren Befundinterpretation. Thieme, Stuttgart 2000, ISBN 3-13-124571-9.
- Stefan Pfleger, Franz Metzger, Karl K. Haase (Hrsg.): Kompendium Echokardiographie. Leitfaden zur Aus-, Fort- und Weiterbildung. Wissenschaftliche Verlags-Gesellschaft, Stuttgart 2003, ISBN 3-8047-1964-3.
Weblinks
Bearbeiten- Echobasics – Anleitung in die Echokardiographie
- echocardia.com – Video- und Bilddatenbank der Echokardiografie
- Qualitätsleitlinien in der Echokardiographie
- Medlibrary
- Echokardiographische Videoclips
- Abkürzungen und Erklärungen ( vom 13. Januar 2015 im Internet Archive) Echokardiographie (Landesbildungsserver Baden-Württemberg)
- VIRTUAL TEE – self-study and teaching – resource
- VIRTUAL Transthoracic Echocardiography – self-study and teaching – resource
- CT2TEE – transesophageal echocardiography simulator
Einzelnachweise
Bearbeiten- ↑ Amitava Majumder, Anne Paschen: Ärztliche Arbeitstechniken. In: Jörg Braun, Roland Preuss (Hrsg.): Klinikleitfaden Intensivmedizin. 9. Auflage. Elsevier, München 2016, ISBN 978-3-437-23763-8, S. 29–93, hier: S. 85–89 (Echokardiografie).
- ↑ D. Scheidegger: Definition und Meßgrößen der akuten respiratorischen Insuffizienz: Lungenkreislauf, Herzfunktion. In: J. Kilian, H. Benzer, F. W. Ahnefeld (Hrsg.): Grundzüge der Beatmung. Springer, Berlin u. a. 1991, ISBN 3-540-53078-9, 2., unveränderte Aufl. ebenda 1994, ISBN 3-540-57904-4, S. 109–120; hier: S. 118 f.
- ↑ Reinhard Larsen: Anästhesie und Intensivmedizin in Herz-, Thorax- und Gefäßchirurgie. (1. Auflage 1986) 5. Auflage. Springer, Berlin / Heidelberg / New York u. a. 1999, ISBN 3-540-65024-5, S. 173 f.
- ↑ Eugenio Picano: Stress Echocardiography. 4. Auflage. Springer, Berlin 2003, ISBN 3-540-00162-X (englisch).
- ↑ Rosa Sicari et al.: Stress echocardiography expert consensus statement: European Association of Echocardiography (EAE) (a registered branch of the ESC). In: European Journal of Echocardiography. Band 9, 2008, S. 415–437, doi:10.1093/ejechocard/jen175 (englisch, escardio.org [PDF; abgerufen am 31. Januar 2017]).
- ↑ M. Campo dell Orto, C. Hamm, A. Rolf, T. Dill, F. H. Seeger, F. Walcher, R. Breitkreutz: Echokardiographie als Wegweiser in der Peri-Reanimation. In: Der Kardiologe. Band 4, Nr. 5, Oktober 2010, S. 407–424, doi:10.1007/s12181-010-0289-8.
- ↑ https://www.degum.de/fileadmin/dokumente/arbeitskreise/fetale-echokardiographie/literatur/9_US_Vier-Kammerblick.pdf