Eine Insulinpumpe ist ein medizinisches Gerät zur Insulinpumpentherapie (engl. continuous subcutaneous insulin infusion, abgekürzt CSII). Bei der Pumpentherapie wird das Insulinpräparat nicht mehr mittels Spritze oder Insulin-Pen mehrmals am Tag subkutan injiziert, sondern von einer kleinen, programmierbaren Pumpe über einen Katheter und eine Injektionsnadel (Infusionsset) in den Körper geleitet. Die Pumpe wird dauerhaft am Körper getragen, kann aber unter bestimmten Voraussetzungen auch für mehrere Stunden abgelegt werden. Zu diesem Zweck lässt sich der Katheter von der Pumpe abkoppeln und verschließen. Im Vordergrund dieser Therapieform stehen Typ-1-Diabetiker, in seltenen Fällen erhalten auch Typ-2-Diabetiker oder Frauen mit einem Gestationsdiabetes eine Insulinpumpe.
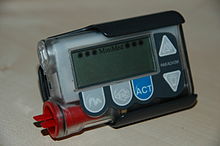
In Deutschland tragen im Jahr 2020 geschätzte 104.000 Diabetiker eine Insulinpumpe, seit einigen Jahren entsteht hier ein Insulinpumpenregister[1]. In der Schweiz und Österreich werden 10–20 % der Typ-1-Diabetiker mittels einer Insulinpumpentherapie behandelt.
Wirkprinzip
BearbeitenDas Prinzip ist ähnlich wie bei der intensivierten konventionellen (Insulin-)Therapie (ICT): es gibt eine Basalrate, die den Grundbedarf an Insulin deckt, und individuelle Boli, die für Mahlzeiten und Wertekorrekturen zuständig sind. Das Konzept nennt sich daraus ableitend Basis-Bolus-Prinzip.
In der Pumpe befindet sich ein Reservoir mit immer nur einer Insulinart, entweder mit einem Normalinsulin oder einem schnellwirkenden Analoginsulin. Je nach Pumpenmodell wird als Reservoir entweder ein kleines zylindrisches Gefäß verwendet, das selbst mit Hilfe eines Kolbens (ähnlich einer Spritze) mit Insulin befüllt wird, oder es wird eine fertige Insulinampulle genutzt, wie sie ähnlich in Insulin-Pens zum Einsatz kommt. Ein Reservoir enthält zwischen 1,5 und 3 ml U100 (100 I.E.) Insulin, was 150 bis 300 Insulineinheiten entspricht.
Die Pumpentherapie stellt eine alternative Therapie zur ICT-Insulintherapie für Typ-1-Diabetiker dar, da sowohl die Basalrate als auch die mahlzeitenbezogenen und Korrekturdosierungen im Gegensatz zur ICT gesteuert werden können.
Bei der ICT wird ein- bis dreimal täglich ein NPH-Insulin oder ein- bis zweimal täglich ein lang wirksames Analoginsulin mit einem Insulin-Pen injiziert. Der Basalinsulinbedarf ist deshalb schwer zu berechnen, da diese Insuline je nach applizierter Insulinmenge einen Wirkungshöhepunkt nach ca. 6–8 Stunden erreichen, dann flacht die Wirkung wieder ab. Die Hauptwirkzeit umfasst etwa 12 Stunden, die Gesamtwirkungsdauer je nach Verzögerungsinsulin bis zu ca. 24 Stunden. Eine Insulinpumpe dagegen gibt in kleinen, gleichmäßigen Abständen das schnell wirkende Insulin ab (ca. alle 3 Minuten), um eine gleichmäßige Wirkung zu erreichen. Man kann in die Pumpen die Basalrate pro Stunde und bei neueren Modellen auch pro halbe Stunde programmieren. Die Pumpentherapie ist heute vielfach zu einer Routinetherapie des Typ-1-Diabetes geworden.
Die Einstellung und Anpassung einer Insulinpumpe findet stationär in einem „Pumpenzentrum“ eines Krankenhauses oder ambulant in einer diabetologischen Schwerpunktpraxis statt. Dazu gehört auch die Schulung des Patienten auf das jeweilige Pumpenmodell in der Bedienung sowie der Ermittlung und Einstellung der individuellen Basalrate, der Bolusberechnung, Umgang mit technischen Problemen, Pumpenpausen z. B. beim Sport und anderes.
Möglichkeiten und Einschränkungen
BearbeitenDie Insulinpumpe kann nicht die Funktion der gesunden Bauchspeicheldrüse ersetzen, da sie den Blutzuckerwert in dem sie umgebenden Fettgewebe nicht selbständig ermitteln kann. Es gibt Modelle mit integriertem Blutzucker-Messsystem, welche aber nicht selbsttätig die abzugebende Insulinmenge bestimmen können. Trotzdem können viele Diabetiker mit einer Pumpe fast wie gesunde Menschen leben, nur dass sie weiterhin mehrmals täglich ihren Blutzucker kontrollieren müssen und auch hier die Insulinwirkung von vielen externen Faktoren (wie zum Beispiel der Bewegung) abhängig ist.
Ziel der Forschung ist ein geschlossener Regelkreis (englisch Closed-Loop-System, auch künstliche Bauchspeicheldrüse genannt), in dem ein kontinuierlich messender Glucosesensor selbständig den Glucosegehalt im Blut misst und entsprechend einem Regelalgorithmus Insulin an den Körper abgibt. Für eine im Jahr 2010 durchgeführte Studie wurde eine Insulinpumpe entwickelt, die neben der Insulinampulle zusätzlich eine Glucagonampulle beinhaltete. Durch eine beständige Glukosemessung im Closed-Loop-System wurde bei Unterzuckerungsgefahr Glucagon über die Pumpe abgegeben. Dadurch traten noch weniger und kürzer andauernde Hypoglykämien auf.[2]
Es gibt einige Indikationen, bei denen die Pumpentherapie gegenüber einer konventionellen Therapie Vorteile bietet. Dazu zählt beispielsweise das Dawn-Phänomen, bei dem die Leber ab etwa 4 Uhr nachts vermehrt Glucose in den Blutkreislauf ausschüttet und der Diabetiker mit hohen Werten aufwacht, welche die Frühstücksphase überdauern. Hier kann die Basalrate durch automatische Programmierung während des Schlafes angehoben werden, was zu deutlich besserem Blutglukosespiegeln beim Aufwachen führt.
In Systematischen Übersichtsarbeiten, die die konventionelle Insulintherapie mit der Therapie mittels Insulinpumpe bei Typ-1-Diabetikern verglichen haben, wiesen die Patienten mit Pumpentherapie einen mit 0,3 % statistisch signifikant besseren HbA1c-Wert auf. Bzgl. des Auftretens von leichten Hypoglykämien konnten keine signifikanten Unterschiede gefunden werden, schwere Hypoglykämien traten dagegen seltener auf.[3]
Dass insbesondere Kinder und Jugendliche mit Typ-1-Diabetes von einer Insulinpumpentherapie profitieren können zeigt eine große europäische Studie mit 9814 Teilnehmern. Bei den Pumpenträgern kam es seltener zu schwereren Hypoglykämien (9,55 vs 13,97 pro 100 Patienten/Jahr), weniger Hyperglykämien mit Bewusstlosigkeit (2,30 versus 2,96 pro 100/Jahr) und leicht verbesserten HbA1c-Werten. Außerdem benötigten Pumpenpatienten insgesamt weniger Insulin.[4]
In einem Health Technology Assessment (HTA, Technikfolgenabschätzung) aus England wurden die zusätzlichen Kosten für Technik und Kathetermaterial pro Jahr auf 1000–1400 £ (1160–1640 €) beziffert. Die Studien zeigten einige Vorteile der Insulinpumpentherapie sowohl für Kinder wie für Erwachsene mit einem Diabetes mellitus Typ 1 auf, nicht jedoch bei einem Diabetes mellitus Typ 2 oder bei Einsatz in der Schwangerschaft. Insgesamt zeigte sich die Insulinpumpentherapie kosteneffektiv.[5]
Pumpenfunktionen
BearbeitenDie Insulinpumpen des Jahres 2020 bieten zum Beispiel folgende Funktionen:[1]
- Multibasalratenprogrammierung: Anpassung der Basalrate an den unterschiedlichen physiologischen Insulinbedarf im Tages- und Nachtverlauf
- Basalratenprofile: Programmierung unterschiedlicher Basalraten an den physiologischen Bereich, der z. B. bei regelmäßigen Sportbelastungen, an Arbeitstagen und Wochenenden, Schichtarbeit oder Fernreisen unterschiedlich sein kann
- Bolusoptionen: unterschiedlich schnelle Abgabe eines Insulinbolus vor bzw. während einer Mahlzeit unter Berücksichtigung des glykämischen Index der Nahrung
- Bolusrechner: berechnet auf der Basis des aktuellen Blutglucosewertes, des Zielwertes, der tagesabhängigen Insulinempfindlichkeit und der rechnerisch noch wirksamen Insulinmenge die individuell notwendige Insulindosis[6].
Zusatzfunktionen:
- Schnittstellen: per Funk oder Bluetooth zur Kommunikation mit einem Blutzuckermessgerät, Fernbedienung oder Personal Computer
- Fernbedienung: Einstellen der Bolusgabe, ohne die Pumpe aus ihrer Halterung nehmen zu müssen
- Sensorunterstützte Pumpentherapie (SuP): In Kommunikation mit einem kontinuierlich messenden Sensor (CGM) gibt die Pumpe bei Unterschreiten eines kritischen Wertes einen Alarm aus oder schaltet die Insulinzufuhr ab (Low Glucose Suspend, kurz LGS). Dadurch konnte ein Rückgang der Zeiten, in denen sich der Pumpenträger in einem hypoglykämischen Zustand befindet, erreicht werden[7].
Die Künstliche Bauchspeicheldrüse enthält einen Regelalgorithmus (geschlossener Regelkreis) und erhält hierfür von einem kontinuierlich messenden Glucosesensor (CGM) ständig die Gewebezuckerwerte und regelt die Insulinzufuhr über die Pumpe automatisch. Solche Systeme sind 2015 in der praxisnahen Erprobung gewesen.
Patch Pumps
BearbeitenEine Variante der herkömmlichen Pumpe mit Infusionsset sind sogenannte Patch Pumps, bei denen die eigentliche Pumpe mit dem Infusionsset in einem Gehäuse kombiniert ist (sogenannter Pod). Diese Einheit wird auf die Haut geklebt und nach zwei bis drei Tagen komplett ausgewechselt. Die Steuerung erfolgt über eine separate, per Funk mit dem Pod verbundene Einheit (sogenannter Personal Diabetes Manager – PDM). Patch Pumps wurden ca. 2007 in den USA eingeführt und sind seit Mitte 2010 auch in Europa verfügbar. Die Nachteile dieser Pumpenart sind, dass sie nur mit einer einzigen Nadelart ausgerüstet werden können (sowohl Nadelmaterial als auch Nadellänge sind vorbestimmt und können nicht nach Bedarf variiert werden), dass die Pumpe je nach Sitz am Körper unangenehm vorsteht und dass bei Problemen nicht nur ein Katheter mit Nadel, sondern die komplette Pumpe ausgetauscht werden muss.
Infusionsset
BearbeitenEin Infusionsset bei der Insulinpumpentherapie ist ein Hilfsmittel zur kontinuierlichen subkutanen Insulininfusion. Der Katheter samt Kanüle muss alle zwei bis drei Tage gewechselt bzw. neu gelegt werden. Insulinkatheter werden in verschiedenen Längen mit unterschiedlichen Nadelgrößen als Softkatheter mit flexibler Kunststoffkanüle (Teflon-Katheter) oder mit klassischer Stahlkanüle angeboten. Einige Patienten vertragen keine Stahlkanülen oder finden Teflonkatheter angenehmer zu tragen. Des Weiteren gibt es aktuell auf dem Markt zwei Katheter-Anschlusssysteme, um den Katheter mit dem Insulinreservoir zu verbinden. Die meisten Insulinpumpen benutzen den Standard-Luer-Lock-Anschluss zum Anschluss des Katheters. Für die anderen Systeme gibt es mittlerweile passende Adapter (LuerP500S/700S), so dass keine Abhängigkeit vom Kathetersystem des Pumpenherstellers mehr besteht.
Literatur
Bearbeiten- Gina Lohmüller-Wiegelmann: Die Insulinpumpentherapie im Alltag. Verlag Kirchheim, Mainz 2006, ISBN 978-3-87409-408-5.
- Oliver Schnell et al.: Insulinpumpen und Sensoren: aktuelle Entwicklungen, UNI-MED Verlag, Bremen 2007, ISBN 978-3-89599-953-6
- Ulrike Thurm, Bernhard Gehr: CGM- und Insulinpumpenfibel, oder … bei dir piept’s ja. 4. Auflage. Verlag Kirchheim, Mainz 2020, ISBN 978-3-87409-709-3.
Weblinks
Bearbeiten- diabetes-technologie.de Website der Arbeitsgemeinschaft Diabetische Technologie der Deutschen Diabetesgesellschaft DDG
- diabetes-news.de Übersichtliche, neutrale Darstellung der Insulinpumpentherapie auf den Seiten der Diabetes-News-Media AG, abgerufen am 2. März 2011 (Seite nicht mehr abrufbar, festgestellt im November 2023. Suche in Webarchiven)
- Leitlinie Therapie des Diabetes mellitus Typ 1, Kapitel 3.1.7. (PDF; 299 kB) Deutsche Diabetes Gesellschaft, DDG, Mai 2007, S. 13f, Insulinpumpen / Kontinuierliche subkutane Insulininfusion (CSII), archiviert vom am 16. Dezember 2007; abgerufen am 22. Juli 2014.
Einzelnachweise
Bearbeiten- ↑ a b Jens Kröger, Bernhard Kulzer:Neue Formen des Glukosemonitorings und die Auswirkungen auf Therapie und Schulung in Deutschland; Gesundheitsbericht Diabetes 2021 S. 173 ff. Kirchheim Verlag 2020
- ↑ Die Insulinpumpe zusätzlich mit Glucagon. diabetes-deutschland.de; abgerufen am 19. Juni 2011.
- ↑ R. Misso et al.: Continuous subcutaneous insulin infusion (CSII) versus multiple insulin injections for type 1 diabetes mellitus. In: Cochrane Database Syst, Rev. 2010 Jan 20, (1), PMID 20091571
- ↑ Beate Karges, Anke Schwandt, Bettina Heidtmann et al.: Association of Insulin Pump Therapy vs Insulin Injection Therapy With Severe Hypoglycemia, Ketoacidosis, and Glycemic Control Among Children, Adolescents, and Young Adults With Type 1 Diabetes. In: JAMA. 24. Oktober 2017, abgerufen am 20. November 2017 (englisch).
- ↑ Cummins et al.: Clinical effectiveness and cost-effectiveness of continuous subcutaneous insulin infusion for diabetes: systematic review and economic evaluation. In: Health Technology Assessment, 2010, Vol. 14, No. 11, PMID 20223123
- ↑ J.Walsh et al. Guidelines for Insulin Dosing in Continuous Subcutaneous Insulin Infusion Using New Formulas from a Retrospective Study of Individuals with Optimal Glucose Levels: Journal of Diabetes Science and Technology (2010) 4:1174
- ↑ Thomas Danne et al.;Prevention of Hypoglycemia by Using Low Glucose Suspend Function in Sensor-Augmented Pump Therapy: DIABETES TECHNOLOGY & THERAPEUTICS (2011) DOI:10.1089/dia.2011.0084