Die Prostata (von altgriechisch προστάτης prostátēs ‚Vorsteher‘, ‚Vordermann‘) oder Vorsteherdrüse ist bei allen männlichen Säugetieren zum einen eine akzessorische Geschlechtsdrüse zur Herstellung eines Teils der Spermaflüssigkeit und zum anderen ein Muskelkomplex zur Kanalumschaltung zwischen Blasenleerung und Ejakulation. Sie liegt beim Menschen unterhalb (bei Tieren entsprechend hinter) der Harnblase und umkleidet den Anfangsteil der Harnröhre bis zum Beckenboden. Sie gleicht beim Mann in Größe und Form einer Kastanie. An die Rückseite der Prostata grenzt der Mastdarm. Deshalb kann sie vom Enddarm aus mit den Fingern ertastet und beurteilt sowie in sexuellem Kontext auf diesem Weg durch Prostatamassage stimuliert werden.

Anatomie
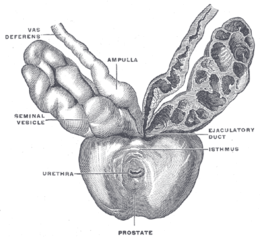
BearbeitenDie Prostata liegt subperitoneal, das heißt unter (bei Tieren entsprechend hinter) dem Bauchfell. Sie ruht auf dem Diaphragma urogenitale und schmiegt sich von kaudal (beim Menschen unten, bei Vierfüßern hinten) an den Hals der Harnblase an. Dorsal (zum Rücken hin) wird sie durch den Mastdarm begrenzt, ventral (zum Bauch hin) durch die Schambeinfuge. Mit dieser ist sie durch ein Band, das Ligamentum puboprostaticum, verbunden. Durch die Mitte der Prostata verläuft die Harnröhre. Aus diesem Grund kann es bei einer krankhaften Vergrößerung der Prostata zu Problemen beim Wasserlassen bis hin zum Blasenverschluss kommen.
Anatomisch lässt sich die Prostata in einen rechten, linken und mittleren Lappen untergliedern: Lobus prostatae dexter, Lobus prostatae sinister und Isthmus prostatae (Lobus medius). Die funktionelle Gliederung in Zonen nach McNeal unterscheidet die periurethrale Zone (um die Harnröhre herum), die Transitionalzone (Übergangszone), die zentrale Prostatazone (Innenzone), die periphere Prostatazone (Außenzone) und die drüsenfreie vordere Prostatazone.[1]
Durch die Prostata verläuft beim Menschen außerdem der paarig angelegte Spritzkanal (lat. Ductus ejaculatorius), durch den während der Ejakulation ca. 70 % des Ejakulat-Volumens hindurchfließen, nämlich die Fraktionen aus dem gleichseitigen Nebenhoden und aus der gleichseitigen Bläschendrüse.[2]
Innerhalb der Prostata verlaufen entlang der Harnröhre zwei langgestreckte (longitudinale) Muskelsysteme. An der Vorderseite (ventral) verläuft der Harnröhrenerweiterer (Musculus dilatator urethrae), an der Rückseite (dorsal) der Muskel zum Samenausstoß (Musculus ejaculatorius).[3]
Funktion
BearbeitenMechanische Funktion als Weiche
BearbeitenDie Prostata umschließt die Harnröhre unterhalb des Blasenausgangs. Sie kann ihre innere Form verändern und wirkt wie eine Weiche, indem sie bei Erektion des Penis nur Spermienflüssigkeit aus dem Spritzkanal des Samenleiters hindurchlässt und dabei die Harnröhre am Blasenausgang verengt. Ohne Erektion hingegen behält dieser Teil der Harnröhre seinen normalen Durchmesser und bei Blasenleerung sogar eine aktive Erweiterung. Die Prostata sorgt somit dafür, dass durch die Harnröhre nur jeweils Urin oder nur Sperma fließt, niemals beides gleichzeitig.
Auslöser der inneren Formveränderungen sind in der Hauptsache die beiden Muskelsysteme entlang der Harnröhre innerhalb der Prostata, an der Vorderseite (ventral) der Harnröhrenerweiterer (Musculus dilatator urethrae) und an der Rückseite (dorsal) der Muskel zum Samenausstoß (Musculus ejaculatorius). Bei operativen Eingriffen in die Prostata, z. B. wegen Prostatavergrößerung, ist die Schädigung oder Schonung dieser beiden Muskelsysteme je nach Wahl des Verfahrens und je nach Durchführung des gewählten Verfahrens in höchstem Maße unterschiedlich, mit entsprechend unterschiedlicher Beeinträchtigung oder Bewahrung von Blasenleerung und Ejakulation.[4] (Siehe auch: Operationen bei Prostatavergrößerung)
Funktion als Drüse
BearbeitenDie Prostata ist eine exokrine Drüse mit Ausführungsgängen in die Harnröhre. Sie besteht aus circa 30 bis 50 Einzeldrüsen, genauer tubuloalveolären Drüsen. Diese produzieren ein Sekret, das bei der Ejakulation in die Harnröhre abgegeben wird und sich dort mit den Spermien vermischt. Das Sekret macht beim Menschen etwa 30 % des Ejakulates aus.[5] Das Prostatasekret hat einen pH-Wert von 6,4.[5] Zum anderen enthält das Prostatasekret ein biogenes Amin zur Zellproliferation, welches bewegungsauslösend auf die Spermien wirkt. Des Weiteren wird aus den Epithelzellen der Prostata das prostataspezifische Antigen (PSA) sezerniert. Es handelt sich um eine Serinprotease, welche das Ejakulat durch Spaltung bestimmter Proteine dünnflüssiger macht. Das PSA ist ein wichtiger laborchemischer Marker für Erkrankungen der Prostata, insbesondere bei Prostatakrebs.
Blutversorgung und Lymphdrainage
BearbeitenDie die Prostata versorgenden Arterien entspringen hauptsächlich Ästen der Arteria iliaca interna (innere Beckenarterie), besonders der Arteria vesicalis inferior (untere Blasenarterie, bei Tieren als hintere Blasenarterie, Arteria vesicalis caudalis, bezeichnet), aber auch der Arteria pudenda interna (innere Schamarterie) und Arteria rectalis media (mittlere Mastdarmarterie).
Die Venen der Prostata bilden einen Plexus (Geflecht) um ihre Seiten und ihre Basis. Dieser Plexus venosus prostatae entleert sich in die Vena iliaca interna (innere Beckenvene). Außerdem hat er nach kranial (kopfwärts) Verbindungen mit dem Plexus venosus vesicalis (Venengeflecht der Harnblase) und nach dorsal (zum Rücken) mit dem Plexus venosus vertebralis internus (inneres Venengeflecht der Wirbelsäule). Die Lymphdrainage der Prostata erfolgt durch Lymphgefäße, die sich in die Lendenlymphknoten und die Kreuzlymphknoten entleeren.
Innervation
BearbeitenDie Prostata wird durch Sympathikus und Parasympathikus innerviert. Die sympathischen Fasern entstammen dem Plexus hypogastricus inferior. Sie innervieren die Ausführungsgänge und die glatten Muskelzellen. Die parasympathischen Fasern entstammen den Rückenmarkssegmenten S2–S5. Sie verlaufen als Nervi splanchnici pelvici ebenfalls zum Plexus hypogastricus inferior. Sie enden unter der Basalmembran des Epithels.
Feinbau
BearbeitenSäugetiere
BearbeitenBei den Nichtprimaten unterscheidet man vergleichend-anatomisch einen kompakten Drüsenkörper (Corpus prostatae, fehlend bei Schafen und Ziegen) und in die Harnröhrenwand eingelagerte Einzeldrüsen (Pars disseminata, „verstreuter Teil“, fehlt bei Pferden).
Das Corpus prostatae ist bei Hunden, Katzen, Rindern, Schweinen und Pferden in einen linken und rechten Lappen unterteilt. Beim Hund ist es relativ am größten, beide Lappen verschmelzen weitestgehend und umschließen die Harnröhre vollständig, bei den anderen Tieren liegt es jeweils seitlich an der Harnröhre und in direkter Nachbarschaft zur davor liegenden Samenblasendrüse. Bei Nagetieren besteht die Prostata aus drei paarigen Lappen, wobei der am weitesten vorn gelegene Lobus cranialis meist als Koagulationsdrüse bezeichnet wird. Die anderen beiden Lappen (Lobus dorsalis und ventralis) liegen dahinter, seitlich und ober- oder unterhalb der Harnröhre. Bei Hasenartigen lassen sich beidseits zwei Lappen (Lobus dorsalis und ventralis) unterscheiden.
Die Ausführungsgänge der Prostata münden seitlich des Samenhügels in den Beckenteil der Harnröhre.
Mensch
BearbeitenDer Querschnitt der Prostata kann in drei Zonen unterteilt werden, die sich in den Ausführungsgängen der Drüsen unterscheiden: die periurethrale Mantelzone, die Innenzone und die Außenzone. Die Ausführungsgänge der Drüsen in der inneren Zone enden direkt in die Harnröhre. Die Drüsen in der äußeren Zone sammeln ihr Sekret in gemeinsamen Ausführungsgängen, bevor sie in der Harnröhre enden. Diese Einteilung ist bei der Entstehung von Tumoren von Bedeutung (s. unten).
Die Ausführungsgänge (Ductuli prostatici) der Prostatadrüsen in der Prostata münden im Sinus prostaticus beidseits des Colliculus seminalis (Samenhügel) der Harnröhre. Ihr Drüsenepithel ist funktionsabhängig entweder einschichtiges Plattenepithel oder mehrreihiges hochprismatisches Epithel. Der Hohlraum (Lumen) der Drüsen enthält Concretio prostatica, konzentriertes geschichtetes Sekret.
Das Drüsenepithel setzt sich aus drei Zelltypen zusammen: am häufigsten sind basale und luminale sekretorische Zellen, die unterschiedliche Keratin-Subtypen exprimieren und sich dadurch unterscheiden lassen. Luminale Zellen zeichnen sich zudem durch die Expression von prostataspezifischem Antigen und Androgenrezeptor aus. Sehr viel seltener kommen als dritter Typ neuroendokrine Zellen vor, die anhand der von ihnen produzierten Neuronenspezifischen Enolase und verschiedener Neuropeptide identifiziert werden können. Stammzellen in der basalen Zellschicht bilden vermutlich die Vorläufer aller dieser Zelltypen.
Zwischen den Drüsen liegen glatte Muskelzellen, die sich bei der Ejakulation zusammenziehen und so das Sekret ausstoßen, und Bindegewebe mit elastischen Fasern, das sogenannte Stroma myelasticum prostatae.
Außen wird die Prostata von einer Bindegewebskapsel, der Capsula prostatica umschlossen.
Physiologie
BearbeitenIn der Prostata wird ein Teil der Samenflüssigkeit produziert, die bei der Ejakulation ausgestoßen wird. Dieses Sekret (Prostatasekret) bildet zusammen mit den Samenzellen aus dem Hoden, dem Sekret der Samenblase (vesicula seminalis) und dem Sekret der Bulbourethraldrüse das Sperma.
Das Sekret der Prostata ist leicht sauer (pH-Wert etwa 6,4), dünnflüssig und trübe und gibt dem Sperma den charakteristischen Geruch. Das Sekret enthält zahlreiche Enzyme, die die Spermien für die Befruchtung benötigen.
Das Polyamin Spermin fördert die Beweglichkeit und die Befruchtungsfähigkeit der Samenzellen. Weiterhin sind im Prostatasekret Phosphatase, Zitronensäure, Cholesterin und Zink enthalten.
Als Corpora amylacea oder Prostatakörperchen werden Beimengungen von Prostatasekret im Harnsediment bezeichnet.
Ontogenetische Entwicklung
BearbeitenDas Epithel (Deckgewebe), das die Harnröhre umgibt, ist entodermalen Ursprungs. Im Gegensatz dazu sind das Bindegewebe und die glatte Muskulatur, die dieses umgibt, mesodermalen Ursprungs. Das Epithel beginnt beim menschlichen Embryo gegen Ende des dritten Schwangerschaftsmonats zu proliferieren (sich zu vermehren) und dringt in das umgebende Gewebe ein. Aus den so entstandenen Knospen bildet sich bei männlichen Ungeborenen unter Einfluss der männlichen Sexualhormone Testosteron und Dihydrotestosteron (DHT) die Prostata.
Die Paraurethraldrüse der Frau wird zwar von manchen Autoren als der männlichen Prostata homologes Organ angesehen, die ontogenetischen Ähnlichkeiten und Unterschiede sind jedoch noch ungeklärt und Gegenstand weiterer Forschung.[7]
Untersuchungsmethoden
BearbeitenDie Untersuchungsmöglichkeiten der Prostata sind zwar mittlerweile recht vielfältig geworden, aber eine Hauptfragestellung, nämlich ob die Prostata durch einen bösartigen Tumor befallen ist oder nicht, ist nach wie vor zumindest mit den nichtinvasiven Methoden wie dem Ultraschall oder der Computertomographie nur unsicher zu beantworten. Die Prostata des älteren Mannes neigt zur Knotenbildung, und es fällt schwer, mit nichtinvasiven Maßnahmen gutartige von bösartigen Knoten zu unterscheiden. Die Elastographie ist ein neues bildgebendes Verfahren, das Tumorareale aufzeigen und gezielt Gewebeproben entnehmen kann. Auch das sogenannte HistoScanning ist ein neues, ebenfalls ultraschallgestütztes Verfahren zur Detektion von Tumorarealen, um eine gezieltere Prostatabiopsie zu ermöglichen. Bisher ist dieses Verfahren jedoch nur an wenigen Kliniken in Deutschland verfügbar.
Die Prostata kann mit einem Finger rektal ertastet werden. Als bildgebende Verfahren finden bisher Ultraschall, Magnetresonanztomographie (MRT) und Computertomographie (CT) Anwendung. Als spezielles bildgebendes Verfahren zur Diagnose von Prostatakrebs steht die Positronen-Emissions-Tomographie (PET) zur Verfügung, beispielsweise mit 18F-Cholin als radioaktiv markierter Substanz (Tracer), einer Ammoniumverbindung mit dem radioaktiven Fluor-Isotop 18F. Bei Verdacht auf Veränderungen kann eine Biopsie der Vorsteherdrüse mit einer sogenannten Prostatastanze vorgenommen werden. Mit der Elastographie kann wegen der unterschiedlichen Härte Krebsgewebe von Normalgewebe unterschieden werden, so dass gezielt Gewebeproben entnommen werden können. Das HistoScanning misst nicht die Elastizität des Gewebes, sondern durchmustert das Gewebe und greift auf eine große Prostata-Gewebedatenbank zurück, indem mit Hilfe eines Computers ein Datenvergleich mit den Ultraschalldaten und der Datenbank erfolgt. Krebsverdächtige Strukturen werden dabei farblich gekennzeichnet und ermöglichen so eine gezielte Punktion bei der Biopsie.
Zur weiteren Diagnostik können Laborwerte wie das prostataspezifische Antigen (PSA, erhöht bei allen Erkrankungen der Prostata – allerdings auch, teils für mehrere Tage, nach jeder mechanischen Beanspruchung im Beckenbereich, etwa durch Sport, v. a. Fahrradfahren, Sex oder medizinische Maßnahmen, wie digitale-rektale Untersuchung (DRU), transrektale Prostatasonographie, oder Blasenkatheter), die Aktivität der sauren Prostataphosphatase (erhöht bei Prostatakarzinom) und allgemeine Entzündungsmarker wie CRP und Leukozytenzahl herangezogen werden. Im Weiteren steht eine Protein-Muster-Diagnostik aus Urin zur Verfügung.
Die Tastuntersuchung der Prostata und der regionären Lymphknoten zur Früherkennung von Prostatakrebs (ab dem 45. Lebensjahr) gehört zum Leistungskatalog der gesetzlichen Krankenkassen. Viele Arztpraxen bieten darüber hinaus weitere Untersuchungen als individuelle Gesundheitsleistung (IGeL) an. Wegen der unsicheren Ergebnisse, unnötiger Verunsicherung der Patienten und dem Risiko der Überdiagnostik und Überbehandlung empfehlen die maßgeblichen medizinischen Fachgesellschaften diese weitergehenden Untersuchungen zur Früherkennung ausdrücklich nicht, sondern nur die Information der Patienten – mit Vor- und Nachteilen – dass solche Untersuchungen möglich sind. Für die Hausarztpraxis wird sogar empfohlen, dass die Ärzte diese Möglichkeit nicht von sich aus ansprechen, sondern nur dann, wenn ein Patient einen entsprechenden Wunsch äußert.[8]
Erkrankungen
BearbeitenAls Prostatitis bezeichnet man eine Entzündung der Prostata. Die benigne Prostatahyperplasie (BPH) ist eine gutartige Vergrößerung der Prostata, die oft zu einer Harnabfluss-Störung bis hin zu einem lebensbedrohlichen Blasenverschluss führen kann. Prostatakrebs nennt man einen bösartigen Tumor der Prostata. Er ist das häufigste Malignom und nach Lungen- und Dickdarmkrebs die dritthäufigste krebsbedingte Todesursache bei Männern in Deutschland.[9] Während die BPH in der Regel die zentrale (paraurethrale) Organzone betrifft, geht das Prostatakarzinom meist von den peripheren Drüsenanteilen aus. Beide Erkrankungen sind typischerweise Leiden des höheren Lebensalters.
Forschungsgeschichte
BearbeitenSiehe auch den Hauptartikel zur Urologie.
Die erste anatomische Beschreibung der Prostata erfolgte 300 vor Christus durch Herophilos von Chalkedon.[10] Er war es auch, der ihr den Namen Die Vorstehende gab. Lange Zeit blieb dies die einzige Beschreibung. Eine anatomisch genauere Beschreibung verfasste zuerst 1536 der italienische Anatom Niccolò Massa. Andreas Vesalius’ Werk Tabulae anatomicae aus dem Jahr 1538 enthielt erstmals Illustrationen, die die Prostata als Bestandteil des männlichen Urogenitalsystems zeigen. Dem folgten weitere genaue anatomische und physiologische Beschreibungen der Prostata. Ambroise Paré ging zwar davon aus, dass sie aus zwei Teilen besteht, machte aber ansonsten genaue Aussagen über ihre Lage zu den Ductuli ejaculatorii und ihre Rolle bei der Ejakulation. Die Erstbeschreibung der normalen Anatomie erfolgte durch Reinier de Graaf 1668.
Giovanni Battista Morgagni beschrieb 1761 in seinem Buch De sedibus et causis morborum per anatomen indagatis die Prostatahyperplasie. Die erste vollständige Entfernung der Prostata (Prostatektomie) zur Behandlung des Prostatakarzinoms wurde 1889 durch Vincenz Czerny in Heidelberg durchgeführt. Während er den Weg über den Damm wählte, führte Fuller ihn 1898 erstmals über einen Bauchschnitt aus. Diese Eingriffe begründeten den Beginn der Prostatachirurgie. Die erste Prostatektomie in Frankreich führte der Chirurg Antoine Gosset (1872–1944)[11] durch.
Literatur
Bearbeiten- Detlev Drenckhahn, Wolfgang Zenker: Benninghoff. Anatomie. Urban & Schwarzenberg, München 1994, ISBN 3-541-00255-7.
- Uwe Gille: Harn- und Geschlechtssystem, Apparatus urogenitalis. In: Franz-Viktor Salomon et al. (Hrsg.): Anatomie für die Tiermedizin. 2. Auflage, Enke, Stuttgart 2008, ISBN 978-3-8304-1075-1, S. 389–403.
- Robert Koch-Institut: Prostataerkrankungen – GBE-Heft 36. in der Reihe Gesundheitsberichterstattung des Bundes. Januar 2007 ( vom 22. Dezember 2013 im Internet Archive).
- Petra Haag, Norbert Hanhart, Markus Müller: Gynäkologie und Urologie für Studium und Praxis: inkl. Geburtshilfe, Reproduktionsmedizin, Sexualmedizin, Andrologie u. Venerologie; unter Berücksichtigung des Gegenstandskataloges und der mündlichen Examina in den Ärztlichen Prüfungen - 2008/09. 4. Auflage, Medizinische Verlags- und Informationsdienste, Breisach am Rhein 2008, ISBN 978-3-929851-73-1.
Weblinks
Bearbeiten- Prostata: Anatomie, Funktion, Sexualhormone und Beschwerden. – Anatomie der Prostata. Auf: prostata.de; zuletzt abgerufen am 11. Juni 2024.
- Makroskopische Anatomie der Prostata und akzessorischen Geschlechtsdrüsen. Anatomie und Physiologie der Prostata aus dem Online Urologie-Lehrbuch für Ärzte und medizinisches Fachpersonal Auf: urologielehrbuch.de; zuletzt abgerufen am 11. Juni 2024.
- Prostatakrebs (Prostatakarzinom). Informationen des DKFZ Auf: krebsinformationsdienst.de; zuletzt abgerufen am 11. Juni 2024.
Einzelnachweise
Bearbeiten- ↑ Prostata. In: Pschyrembel Online. Abgerufen am 20. April 2024.
- ↑ H. Nguyen et al.: Normal Human Ejaculatory Duct Anatomy: A Study of Cadaveric and Surgical Specimens. In: The Journal of Urology. Band 155, Nr. 5, S. 1639–1642.
- ↑ Michael Schünke, Erik Schulte, Udo Schumacher: PROMETHEUS Innere Organe. LernAtlas Anatomie. Band 2: Innere Organe. Thieme, Stuttgart / New York 2012, ISBN 978-3-13-139533-7, S. 298, PDF.
- ↑ Michael Schünke, Erik Schulte, Udo Schumacher: PROMETHEUS Innere Organe. LernAtlas Anatomie. Band 2: Innere Organe. Thieme, Stuttgart 2012, ISBN 978-3-540-21966-8, S. 298 (Volltext als PDF).
- ↑ a b Theodor Heinrich Schiebler: Anatomie: Histologie, Entwicklungsgeschichte, makroskopische und mikroskopische Anatomie, Topographie. 9. Ausgabe, Springer, Berlin u. a. 2005, ISBN 3-540-21966-8, S. 624.
- ↑ Fairleigh Reeves, Wouter Everaerts, Declan G. Murphy, Anthony Costello: Chapter 29 - The Surgical Anatomy of the Prostate. In: Jack H. Mydlo, Ciril J. Godec: Prostate Cancer: Science and Clinical Practice. 2nd. edition, Academic Press, Amsterdam 2016, ISBN 978-0-12-800077-9, S. 253–263.
- ↑ R. Toivanen, M. M. Shen: Prostate organogenesis: tissue induction, hormonal regulation and cell type specification. In: Development. Band 144, Nr. 8, April 2017, S. 1382–1398, doi:10.1242/dev.148270, PMID 28400434, PMC 5399670 (freier Volltext) (Review).
- ↑ S3-Leitlinie Prostatakarzinom: Früherkennung, Diagnose und Therapie der verschiedenen Stadien der Deutschen Gesellschaft für Urologie (DGU). In: AWMF online (Stand 2018)
- ↑ Epidemiologie des Prostatakarzinoms. Auf: urologielehrbuch.de
- ↑ Geschichte der Urologie – Von den Ursprüngen bis zur Renaissance ( vom 6. Februar 2010 im Internet Archive)
- ↑ Barbara I. Tshisuaka: Gosset, Antoine Louis Charles Sébastien. In: Werner E. Gerabek, Bernhard D. Haage, Gundolf Keil, Wolfgang Wegner (Hrsg.): Enzyklopädie Medizingeschichte. De Gruyter, Berlin / New York 2005, ISBN 3-11-015714-4, S. 504 f.