Mundwinkelentzündung
| Klassifikation nach ICD-10 | |
|---|---|
| K13.0 | Krankheiten der Lippen |
| ICD-10 online (WHO-Version 2019) | |


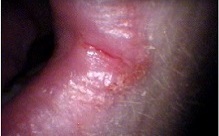
Eine Mundwinkelentzündung (auch: Mundwinkelrhagade, Cheilitis angularis, Angulus infectiosus oris, Perlèche [französisch pourlècher, sich die Lippen lecken][1] oder Faulecken) ist eine Erkrankung der Haut und Schleimhaut der Mundwinkel.[2][1][3]
Ätiologie
BearbeitenEs gibt derzeit (2016) kaum wissenschaftliche Studien über die Krankheitshäufigkeit (Prävalenz) und ihre Ursachen (Ätiologie).[1] Die Annahme, dass Mundwinkelentzündungen mit einer Vielzahl an lokalen und systemischen Faktoren zusammenhängen, beruht auf ärztlichen Erfahrungen.[1] Diese lokalen und systemischen Faktoren können einzeln oder kombiniert auftreten.
Lokale Ursachen
BearbeitenIm Vordergrund stehen, da am häufigsten zugrunde liegend, drei lokale Ursachen:[1]
- Lokale Kontaktdermatitis durch anatomisch bedingte mechanische oder chemische Reize
- Allergische Kontaktdermatitis
- Infektiöse Ursachen (zum Beispiel eine Pilzinfektion mit Candida albicans oder einer bakteriellen Infektion mit Staphylococcus aureus)[4]
- Fehlende Zähne und/oder fehlende Bissabstützung durch zu „tiefen“ Zahnersatz oder erheblichen Zahnabrieb führen zum Einrollen der Lippen. Dadurch bleibt die Epidermis der Gesichtshaut dort immer feucht und entzündlich.
Systemische Ursachen
BearbeitenSystemische Ursachen können andere Grunderkrankungen, Fehlernährung, Drogenmissbrauch oder Medikamente sein.[5] Es wird angenommen, dass bei etwa einem Viertel der Fälle die Ursache in einem Mangel an B-Vitaminen (Riboflavin (Vitamin B2), Pyridoxin (Vitamin B6), Biotin (Vitamin B7) und Cobalamin (Vitamin B12))[6] oder Eisen liegt.[5]
Es wird vermutet, dass Eisenmangel zu Immunschwäche führt und hierdurch opportunistische Candida-Infektionen auftreten.[5]
Ebenso ist Zinkmangel eine bekannte Ursache,[7] die außerdem zu Durchfall, Haarausfall und Dermatitis führt. Acrodermatitis enteropathica ist eine angeborene Stoffwechselstörung, die zu verminderter Zinkaufnahme führt und daher mit Mundwinkelentzündungen assoziiert ist.[5]
Mundwinkelentzündungen kommen am häufigsten in der dritten, fünften und sechsten Lebensdekade vor.[1] Sie haben bei Erwachsenen einen Anteil von 0,7 bis 3,8 % aller Schleimhautläsionen. Bei Kindern sind es 0,2 bis 15,1 % aller oraler Läsionen.[1]
Symptome
BearbeitenSymptome sind allgemeine Entzündungszeichen, Mazeration, Ulzeration und Verkrustung.[2] Eine Mundwinkelentzündung kann auf einer oder auf beiden Seiten gleichzeitig entstehen.[1] Der Beginn kann schleichend oder akut sein.[1] Der Verlauf kann spontan remittieren oder wiederkehrend sein.[1]
Therapie
BearbeitenHauptpfeiler der ersten Behandlung ist es, die als lokalen Auslöser bekannten Ursachen für die Beeinträchtigung der Haut im Mundwinkelbereich zu entfernen.[1] Ziel ist es, einen chronischen Verlauf zu verhindern.[1]
Die Behandlung lokaler Ursachen umschließt:
- Sicherstellung des korrekten Sitzes und der korrekten Reinigung von Zahnersatz[1]
- Sicherstellung von korrekter Mundhygiene[1]
- Benutzung von Speichelersatzmitteln (Sialogoga), falls nötig[1]
- Schutzcreme als Barriere abends (z. B. Zinkoxid-Paste)[1]
Diese Maßnahmen reichen in der Regel aus, um eine Linderung zu erreichen.[1] Wenn alle Möglichkeiten, lokale Ursachen zu behandeln, erschöpft sind, sollten weniger häufige Ursachen einer Mundwinkelentzündung identifiziert werden.[5]
Siehe auch
BearbeitenEinzelnachweise
Bearbeiten- ↑ a b c d e f g h i j k l m n o p q Kelly. K. Park, Robert T. Brodell, Stephen E. Helms: Angular cheilitis, part1: local etiologies. In: Cutis. Band 87, Nr. 6, Juni 2011, S. 289–295, PMID 21838086 (Review).
- ↑ a b Perlèche. In: Die Online Enzyklopädie der Dermatologie, Venerologie, Allergologie und Umweltmedizin. P. Altmeyer. Archiviert vom (nicht mehr online verfügbar) am 3. April 2015; abgerufen am 25. Juni 2016.
- ↑ Dorothea Terhorst (Hrsg.): Basics Dermatologie. 2. Auflage. Elsevier, Urban & Fischer, 2009, ISBN 978-3-437-42137-2, S. 129–130.
- ↑ W. C. Gonsalves, A. S. Wrightson, R. G. Henry: Common oral conditions in older persons. In: American family physician. Band 78, Nr. 7, Oktober 2008, S. 845–852, PMID 18841733 (Review).
- ↑ a b c d e Kelly K. Park, Robert T. Brodell, Stephen E. Helms: Angular cheilitis, part 2: nutritional, systemic, and drug-related causes and treatment. In: Cutis. Band 88, Nr. 1, Juli 2011, S. 27–32, PMID 21877503 (Review).
- ↑ Ulric Thomas Ruzicka (Hrsg.): Lehrbuch der Dermatologie und Venerologie. Ihr roter Faden durch Studium nach der neuen ÄAppO. Wissenschaftliche Verlagsgesellschaft, Stuttgart 2006, ISBN 3-8047-2178-8.
- ↑ D. Gaveau, F. Piette, A. Cortot, V. Dumur, H. Bergoend: [Cutaneous manifestations of zinc deficiency in ethylic cirrhosis]. In: Ann Dermatol Venereol. Band 114, Nr. 1, 1987, S. 39–53, PMID 3579131 (englisch).