Harnleiterschienung
Die Harnleiterschienung (englisch ureteral stenting oder ureteric stenting; Stent, deutsch ‚Gefäßstütze‘,[1] medizinisches Implantat zum Offenhalten von Gefäßen oder Hohlorganen,[2] benannt nach dem englischen Zahnarzt Charles Thomas Stent) ist ein Verfahren zur Einlage eines dünnen Katheters in einen Harnleiter, um eine ungehinderte Harnableitung vom Nierenbecken zur Harnblase zu gewährleisten. Die Harnleiterschienung findet im Rahmen einer Ureterorenoskopie statt. Verwendung finden spezielle Ureterenkatheter. Am geläufigsten ist die zum postoperativen Verbleib vorgesehene an beiden Enden gebogene Doppel-J-Schiene (auch DJ-Schiene, DJ-Katheter oder kurz „DJ“).



Geschichte
BearbeitenBereits im 19. Jahrhundert setzte der deutsche Chirurg Gustav Simon zur Behandlung von Harntransportstörungen ein Röhrchen in einen menschlichen Harnleiter ein. Offenbar erfolgte dieses Vorgehen zuerst nur bei Frauen. Der österreichische Urologe Josef Englisch forderte deshalb 1887, „die Vervollkommnung dieser Methode und deren Anwendung beim männlichen Geschlechte anzustreben.“ Denn „der von Simon nicht nur als diagnostisches, sondern auch als Heilmittel angerathene Catheterismus der Ureteren würde von grossem Vortheile sein.“[3]
Anfang des 20. Jahrhunderts entwickelte der kubanische Urologe Joaquín Albarrán in Paris die erste Harnleiterschiene, welche aus einem mit Lack beschichtetem Stoff bestand.[4]
Diese Harnleiterkatheter[5] nannte man später auch Ureterschienungsdrain (englisch drain ‚Rohr, Abfluss, Entwässerung, Ablass‘; siehe Drainage (Medizin)) oder Uretersplint.[6] Ein Splint (englisch splint ‚Schiene‘) ist ein Sicherungselement. Manche Urologen sprachen beim Harnleiterdauerkatheterismus mit einem Schienungsrohr[7] oder auch bei den Harnleiterverweilkathetern einfach von inneren Splinten mit an beiden Enden eingerollten Kunststoffröhrchen[8] (Katheterkringel oder Einrollenden; Einrolleffekt). Zum Beispiel gab es den Pflaumer-Katheter (nach Eduard Pflaumer) und den Hryntschak-Drain (nach Theodor Hryntschak).
Bei der Hydronephrose bestand die Therapie schon früh „bei der Unmöglichkeit eines [retrograden] Harnleiterkatheterismus in der Nierenfistelung“, also in der äußeren Schienung. Ebenso hat man früher bei Harnröhrenfisteln Ureterenkatheter in die einzelnen Fistelgänge eingeführt, um eine konzentrierte Lapislösung zu instillieren.[9]
Moderne Kunststoffkatheter, deren proximales Ende im Nierenbecken und deren distales Ende in der Blase liegen, kamen erstmalig 1966 in Deutschland[10] und 1967 in den USA[11] zum Einsatz. Es handelte sich hier um einfache Schläuche.[12]
Unter einem Ureterenkatheterismus verstand man nach Maximilian Nitze und Leopold Casper die „Einführung eines dünnen, biegsamen Röhrchens in die Harnleitermündungen von der Harnblase aus unter Kontrolle und Leitung des Cystoskops zur getrennten Gewinnung des Urins aus der rechten und linken Niere.“[13]
Begriffe
BearbeitenDie Uretersonden werden grundsätzlich in fünf verschiedene Formen eingeteilt:
- Harnleiterschiene oder Ureterschienungsdrain
- Harnleiterkatheter
- filiformer Bougie zur Aufdehnung von Harnleiterengen
- Schlingensonden zum Beispiel nach Ludwig Zeiss (1900–1958) zur Extraktion von Ureterkonkrementen
- Ballonsonden zum Beispiel nach Dourmashkin zur Ureterdehnung
Indikationen
BearbeitenEs gibt eine große Indikationsbreite zur Einlage einer Harnleiterschiene für therapeutische und diagnostische Zwecke.[14] Die Harnleiterschiene kann der Wiedereröffnung (Deobstruktion) des Harnleiters infolge von Harnsteinen oder Harnleiterverletzungen dienen. Sie ist eine der möglichen Therapien bei Harnleitersteinen, die nicht spontan oder mit medikamentöser Unterstützung den Harnleiter verlassen.[15] Sie kann auch vor oder nach Eingriffen mittels Ureterorenoskopie zur Harnableitung erfolgen, insbesondere jedoch postoperativ bei behandlungsbedürftigen Residualkonkrementen oder Komplikationen.[16]
Weitere Indikationen sind harnleitereinengende Prozesse im kleinen Becken, zum Beispiel Tumoren, oder die Notwendigkeit der intraoperativen Ureterdarstellung bei unübersichtlicher Anatomie.[17]
In Einzelfällen ist bei Harnleiterstrikturen eine dauerhafte Harnleiterschienenversorgung möglich.[16]
Umstritten ist ein ipsilaterales Harnleiter-Stenting bei Patienten mit Blasenkrebs, um das vom Tumor betroffene Ostium ureteris während der transurethralen Tumorresektion zu öffnen oder um den jeweiligen oberen Harntrakt perioperativ zu entlasten.[18] Atypische Lokalisationen von Rezidivtumoren wiesen seit langem auf die Möglichkeit einer Tumorzellimplantation (Seeding) im betroffenen Ureter hin.[19] Als Alternative zur Harnleiterschiene ist an eine iatrogene Nierenfistelung zu denken, um eine Nierenmetastasierung zu verhindern.
Kontraindikationen
BearbeitenWeil durch die Harnleiterschienung die Ventilfunktion an der Stelle des Eintritts des Harnleiters in die Blase außer Kraft gesetzt wird, gibt es bestimmte Umstände, unter denen eine Harnleiterschienung nicht vorgenommen werden darf. Die Ventilfunktion verhindert nämlich im Normalfall den Rückfluss von Harn aus der Blase zurück in die Niere (vesikorenaler Reflux). Das Hauptrisiko eines solchen Rückstromes besteht in der Ausbreitung von Infektionskeimen aus dem unteren Harnwegsbereich in das Nierenbecken, was zu einer Nierenbeckenentzündung (Pyelonephritis) führen kann. Diese wiederum beinhaltet das Risiko einer lebensbedrohlichen Urosepsis (Blutvergiftung).
Eine Harnleiterschienung kommt demnach nicht in Betracht, wenn Umstände vorliegen, die einen Rückfluss von Harn aus der Blase zurück in die Niere begünstigen, oder wenn ein Harnwegsinfekt oder ein Verdacht auf einen solchen vorliegt. Im Einzelnen gehören hierzu unter anderem folgende Umstände:[20]
- Bestehende Harnwegsinfektion
- Verdacht auf eine Harnwegsinfektion
- Behinderung des Harnabflusses unterhalb der Blase (Prostatavergrößerung; Harnröhrenverengung = Harnröhrenstriktur): Risiko eines Rückflusses wegen erhöhten Drucks in der Blase durch einen Harnstau
- Überaktive Blase (Reizblase): Risiko eines Rückflusses wegen eines häufig erhöhten Drucks in der Blase
- Harninkontinenz (Blaseninkontinenz): zeitweilig erhöhter Blasendruck
Verfahren und Material
BearbeitenMan unterscheidet die innere von der äußeren Schienung. Bei der inneren Schienung (Ureter-Endoprothese) verbleibt die gesamte Schiene innerhalb des Körpers, während das Ende einer äußeren Schiene außerhalb des Körpers liegt. Und bei der inneren Schienung differenziert man zwischen antegrader und retrograder Schienung, je nachdem, ob die Schiene von oben nach unten oder in umgekehrter Richtung eingeführt wird.[21]
Harnleiterschienen können den Urin durch die Harnröhre, durch die Harnblase, durch ein Urostoma (Conduit), durch eine Nierenfistel (Nephrostoma, perkutane Nephrostomie, Pyelostomie) oder auch durch die Bauchdecke ausleiten. Davon abhängig ist die Art des geplanten Eingriffs.
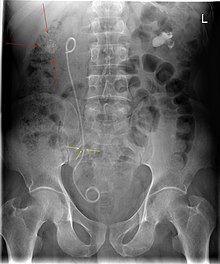
Der retrograde Eingriff kann entweder in Lokalanästhesie oder in Vollnarkose durchgeführt werden. Der Patient wird in der Steinschnittlage gelagert. Mit einem Zystoskop (Blasenspiegel[22]) oder einem Ureterorenoskop wird über die Harnröhre vorgehend die Blase dargestellt. Von dort wird über einen Arbeitskanal unter Sicht ein perforierter Ureterkatheter in den Harnleiter vorgeschoben. In der Regel werden dabei die ableitenden Harnwege per lokaler retrograder Kontrastmittelgabe und Durchleuchtung dargestellt. Das im Nierenbecken liegende Ende des Katheters rollt sich in Form eines „J“ ein, genauso das in der Harnblase liegende Ende, daher der Name „Doppel-J-Schiene“. Beide „J“ führen zu einer sicheren Lage des Katheters.[14]
Sowohl der gekrümmte wie auch der gerade Anteil der Schienen ist perforiert, um Eintritt und Austritt von Harn zu ermöglichen. So sollen Urinansammlungen im Ureter außerhalb der Schiene verhindert werden. Diese Löcher werden als Augen oder genauer als Seitenaugen bezeichnet; es gibt auch Harnleiterschienen ohne Seitenaugen.
Die passende Schienenlänge wird anhand der Körpergröße des Patienten oder mithilfe eines Röntgenbildes ermittelt. Sie beträgt beim Erwachsenen meist zwischen 24 und 30 Zentimetern. Der Außendurchmesser beträgt zwischen vier und zehn Charrière (1,3 bis 3,3 mm).[14] Die Innendurchmesser (Kaliber) unterliegen materialabhängig großen Schwankungen.
Zumeist werden beidseits zentral offene Doppel-J-Schienen verwendet. Je nach Verwendungszweck gibt es rigide aus Polyvinylchlorid oder Polyethylen bestehende Katheter oder weiche aus Silikon oder Polyurethan.[17] Moderne Harnleiterschienen haben eine hydrophile Außenbeschichtung und eine Innenbeschichtung mit Heparin, um Kalkablagerungen zu verhindern.[23] Im medizintechnischen Großhandel werden importierte Gebinde von 50 Schienen verschiedener Größe mit Führungsdrähten (pusher) zum Einzelpreis von unter 4 Euro angeboten.
Mono-J- und Doppel-J-Katheter gehören ihrer Form nach zu den Pigtail-Kathetern, da Anfang und Ende zu jeweils einem Kringel aufgewunden sind, um ein Verrutschen (Migration) nach der Positionierung des Katheters zu vermeiden, und deswegen wie Schweineschwänzchen aussehen. Mitunter wird jedoch streng zwischen Pigtail-Katheter und J-Katheter unterschieden, denn beim Pigtail handelt es sich sensu stricto mindestens um einen Vollkreis (Ring wie beim Ringelschwänzchen), während das distale J nur einen Halbkreis bildet. Im Handel spricht man auch vom Doppel-Pigtail; damit sind nicht jeweils zwei Vollkreise an beiden Enden, sondern an beiden Enden jeweils nur ein Vollkreis gemeint. Die Bezeichnung Doppel-J bedeutet nicht die Verdoppelung zweier J-Halbkreise zu einem Vollkreis (pigtail ‚Ringelschwanz‘) an einem Ende, sondern jeweils ein Kringel am Katheteranfang und am Katheterende.
Ein ähnliches Verfahren ist das Legen einer Verweilschlinge zur aktiven Behandlung von Harnleitersteinen im unteren Drittel des Ureters.[24]
Je nach Material und Krankheitsbild kann eine Harnleiterschiene einige Wochen bis maximal sechs Monate (andere Angabe: bis zu einem Jahr) im Körper verbleiben. Dann muss sie ausgewechselt werden. Es gibt erhebliche individuelle Unterschiede, bis die Harnleiterschiene verkrustet (Inkrustation durch einen kristallinen oder mikrobiellen Biofilm) und bis Komplikationen drohen.
Äußere Harnleiterschienung
BearbeitenEine Harnleiterschienung kann auch als äußere Ureterschienung geschehen. Äußere Harnleiterschienen transportieren den Urin vom Nierenbecken transurethral, transkutan oder über ein Urostoma (Nierenfistel, Nephrostoma) nach außen. Bei der äußeren Harnleiterschienung unterscheidet man zwei Verfahren: Einmal gibt es Ureterkatheter ohne J-förmiges Ende, deren Spitze im Ureter und deren Ende aus der Harnröhre herausschaut. Zweitens gibt es Mono-J-Katheter (MJ-Katheter) mit einem J-förmigen Ende in der Niere zur äußeren Harnableitung durch die Haut (Harnleiter-Hautableitung).[25][26]
Bei der retrograden Urografie (auch retrograde Pyelografie genannt), entwickelt durch Friedrich Voelcker und Alexander von Lichtenberg, Heidelberg 1905,[27] und beim Miktionszystourethrogramm wird eine Kontrastmittellösung über einen (äußeren) Blasenkatheter in das Nierenbecken instilliert.
Antegrade Harnleiterschienung
BearbeitenWenn eine retrograde Schienung wegen einer Stenose des Harnleiters nicht gelingt, muss an die Möglichkeit einer antegraden Schienung gedacht werden. Meistens wird dabei die mittlere Kelchgruppe durch die Haut punktiert. Über einen Führungsdraht wird eine sogenannte Schleuse eingelegt. Die Schleusenspitze sollte dabei am Übergang von Nierenbecken und Harnleiter zum Liegen kommen. Jetzt erfolgt eine antegrade Kontrastmitteldarstellung des Ureters mit anschließendem Vorschieben des Katheters an der Engstelle vorbei bis in die Harnblase.[28]
Subkutaner Ureterbypass
BearbeitenWenn die Implantation einer Harnleiterschiene nicht gelingt, muss alternativ an die Einpflanzung eines subkutanen Ureterbypasses parallel zum Ureter zur Langzeitbehandlung von massiven Harnleiterobstruktionen gedacht werden.
Risiken
BearbeitenMögliche Komplikationen der Harnleiterschienung sind Hämaturie, Harndrangsymptomatik oder Obturation der Ureterschiene durch Fibrin- oder Salzablagerungen im Verlauf der Katheterliegezeit.[26]
In seltenen Fällen kann es zu einer Verletzung des Harnleiters oder zu einer Migration des Stents nach kaudal oder kranial kommen. Als Raritäten unter den Komplikationen sind Schienenbrüche und Uretererosionen mit Fistelbildung (Fistelung) zu nennen.
Einzelnachweise
Bearbeiten- ↑ In: Frankfurter Allgemeine Zeitung für Deutschland. 6. Januar 2010, S. N1.
- ↑ Peter Reuter: Springer Lexikon Medizin. Springer, Berlin u. a. 2004, ISBN 3-540-20412-1 (Lemma Stent).
- ↑ Josef Englisch: Hydronephrose. In: Albert Eulenburg (Hrsg.): Real-Encyclopädie der gesammten Heilkunde. 2. Auflage, 9. Band, Verlag Urban & Schwarzenberg, Wien / Leipzig 1887, S. 689–698, Zitate S. 696. Dortige Quelle: Josef Englisch: Ueber primäre Hydronephrose. In: Deutsche Zeitschrift für Chirurgie. Band XI, mit ausführlichem Literaturverzeichnis.
- ↑ Miron Yousif: Analyse des Keimspektrums von Kurzzeit-, Langzeit- und nierentransplantierten HarnleiterschienenträgerInnen. (Diplomarbeit, Medizinische Universität Graz 2017, 55 Seiten).
- ↑ Roche Lexikon Medizin, 5. Auflage. Verlag Urban & Fischer, München / Jena 2003, ISBN 3-437-15156-8, S. 1897.
- ↑ Günter Thiele, Heinz Walter (Hrsg.): Reallexikon der Medizin und ihrer Grenzgebiete. Verlag Urban & Schwarzenberg,, München / Berlin / Wien 1974 Loseblattsammlung, 6. Ordner (S–Zz), ISBN 3-541-84006-4, S. U 36.
- ↑ Reallexikon der Medizin und ihrer Grenzgebiete. Band 3: F–Hyperl. Urban & Schwarzenberg, München / Berlin / Wien 1969, ISBN 3-541-84000-5, S. H 74.
- ↑ Jürgen Sökeland: Urologie. 10. Auflage. Georg Thieme Verlag, Stuttgart / New York 1987, ISBN 3-13-300610-X, S. 120 f.
- ↑ Richard Übelhör: Urologie. In: Johannes Kretz (Hrsg.): Therapie und Praxis. 2. Auflage. Band 1. Urban & Schwarzenberg, München / Berlin 1953, S. 472 ff.
- ↑ W. Schmitz, G. Hegemann: Zur konservativen Behandlung von Harnleiterstrikturen unter besonderer Berücksichtigung gynäkologischer Grundleiden. In: Der Urologe. Ausgabe A. 5. Jahrgang, 1966, S. 251.
- ↑ Paul D. Zimskind, T. R. Fetter, J. L. Wilkerson: Clinical use of long-term indvelling silicone rubber ureteral splints inserted cystoscopically. In: Journal of Urology. Band 97, 1967, S. 840 (englisch).
- ↑ Friedrich Hölzl: Entwicklung einer biodegradierbaren Harnleiterschiene. Rheinisch-Westfälische Technische Hochschule Aachen, 2001 (81 Seiten, core.ac.uk [PDF] Dissertation).
- ↑ Otto Roth, Karl Doll, Hermann Doll (Hrsg.): Klinische Terminologie. Zusammenstellung der in der gesamten Medizin gebräuchlichen technischen Ausdrücke mit Erklärung ihrer Bedeutung und Ableitung. 10. Auflage, Georg Thieme Verlag, Leipzig 1925, S. 549.
- ↑ a b c Brigitte Lengersdorf, Cord Matthies, Denise Oppermann, Alexander Haese, Kristina Schröder: OP-Handbuch – Grundlagen, Instrumentarium, OP-Ablauf. Hrsg.: Margret Liehn, Brigitte Lengersdorf, Lutz Steinmüller, Rüdiger Döhler. Springer, Berlin/Heidelberg 2020, ISBN 978-3-662-61100-5, Kapitel 9. – Urologie, S. 454 f.
- ↑ Christian Seitz: Die Urologie. Hrsg.: Maurice Stephan Michel, Joachim Wilhelm Thüroff, Günther Janetschek, Manfred Wirth. Springer, Berlin / Heidelberg 2016, ISBN 978-3-642-39939-8, Therapie der akuten Nierenkolik und konservative Therapie, S. 492.
- ↑ a b S2k-Leitlinie Diagnostik, Therapie und Metaphylaxe der Urolithiasis der Deutschen Gesellschaft für Urologie e.V. (DGU). In: AWMF online (Stand 2018)
- ↑ a b Christian Hampel: 11. Untersuchungen und Ableitungen des Harntraktes. In: Ralf Tunn, Engelbert Hanzal, Daniele Perucchini (Hrsg.): Urogynäkologie in Praxis und Klinik. De Gruyter, Berlin/Boston 2021, ISBN 978-3-11-065434-9, S. 163 ff.
- ↑ P. Sountoulideset et al.: Does ureteral stenting increase the risk of metachronous upper tract urothelial carcinoma in patients with bladder tumors? A systematic review and meta-analysis. In: Journal of Urology. Band 205, 2021, S. 956–966 (englisch).
- ↑ P. J. R. Boyd, K. G. Burnand: Site of bladder-tumour recurrence. In: The Lancet. Band 304, Nr. 7892, 1974, S. 1290–1292, doi:10.1016/S0140-6736(74)90145-7 (englisch).
- ↑ Bedros Taslakian: Antegrade ureteral stenting. In: Bedros Taslakian, Aghiad Al-Kutoubi, Jamal J. Hoballah (Hrsg.): Procedural Dictations in Image-Guided Intervention. Non-Vascular, Vascular and Neuro Interventions. Springer, 2016, ISBN 978-3-319-40845-3, S. 213–216.
- ↑ Dirk Manski: Urologielehrbuch.de. 15. Auflage, Stadtbergen 2020, ISBN 978-3-946441-03-8.
- ↑ Georg A. Narciß: Knaurs Wörterbuch der Medizin. Droemer Knaur, München 1988, ISBN 3-426-26361-0, S. 205.
- ↑ Furio Cauda, Valentina Cauda, Cristian Fiori, Barbara Onida, Edoardo Garrone: Heparin Coating on Ureteral Double J Stents Prevents Encrustations: An in Vivo Case Study. In: Journal of Endourology. 22. Jahrgang, März 2008, S. 465–472, doi:10.1089/end.2007.0218, PMID 18307380 (englisch).
- ↑ Gerhard Rodeck (Hrsg.): Urologische Erkrankungen (= Praxis der Allgemeinmedizin. Band 18). Verlag Urban & Schwarzenberg, München / Wien / Baltimore 1987, ISBN 3-541-13121-7, S. 104.
- ↑ Willibald Pschyrembel: Klinisches Wörterbuch. 268. Auflage. Verlag Walter de Gruyter, Berlin/Boston 2020, ISBN 978-3-11-068325-7, S. 1838.
- ↑ a b Ureterschiene. In: pschyrembel.de. Pschyrembel online, Oktober 2019, abgerufen am 8. September 2022.
- ↑ Fritz [sic!] Voelcker, Alexander von Lichtenberg: Pyelographie (Röntgenographie des Nierenbeckens nach Kollargolfüllung). In: Münchener Medizinische Wochenschrift, 52. Jahrgang, 1906, S. 105.
- ↑ Rainer Hofmann (Hrsg.): Endoskopische Urologie. 2. Auflage. Springer-Verlag, Heidelberg 2009, ISBN 978-3-642-01166-5, S. 258 ff.